Toutes les monocytoses ne se ressemblent pas…
La «monocytose sanguine» est une anomalie biologique fréquente définie comme une monocytose >10% des leucocytes ou >1 G/L en valeur absolue.
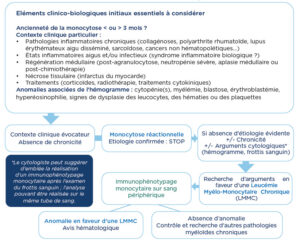
Diagnostic différentiel devant une monocytose chez l’adulte
La leucémie myélo-monocytaire chronique
La LMMC est considérée comme un syndrome frontière entre un syndrome myélodysplasique et myéloprolifératif. L’incidence, probablement sous-estimée, est de 0,4/100 000 habitants/an, avec une prédominance masculine. L’âge médian au diagnostic est de 79 ans.
Immunophénotypage monocytaire
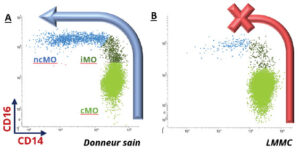
Les sous populations monocytaires peuvent être séparées après marquage par 2 anticorps (anti CD14 et anti CD16). Ainsi, on différencie :
- les monocytes classiques CD14++/CD16- (cMO ou MO1)
- les monocytes intermédiaires CD14++/CD16+ (iMO ou MO2)
- les monocytes non classiques CD14-/CD16+ (ncMO ou MO3).
Cette technique brevetée permet d’évaluer la maturation des monocytes circulants dans le sang périphérique (image A). Chez le sujet sain, les cMO sont largement prédominants (85%-90% des monocytes totaux). La population de monocytes CD16+ (iMO et ncMO) est augmentée dans divers processus inflammatoires, infectieux ou néoplasiques et diminue le plus souvent après traitement de la cause initiale. A l’inverse dans la LMMC, nous identifions un blocage de maturation entrainant une accumulation de cMO (image B).
Une augmentation de la fraction des monocytes classiques ≥94,0% des monocytes totaux est un marqueur diagnostique hautement sensible (92,8%) et spécifique (94,1%) qui permet de distinguer rapidement et précisément la LMM des diagnostics confondants. Ce marqueur fait désormais parti des critères diagnostiques de la LMMC dans la classification OMS 2022 des hémopathies.
Pronostic de la LMMC
Il est intermédiaire et directement lié au risque de transformation en leucémie aiguë myéloïde (LAM). Toutefois, les études démontrent que les personnes décèdent principalement des conséquences de l’insuffisance médullaire. La survie nette standardisée à 5 ans après le diagnostic est de 45 %.
L’âge au diagnostic est un critère pronostique péjoratif. La survie nette diminue lorsque l’âge au diagnostic augmente :
- Sujets < 80 ans : diagnostic rapide => surmortalité maximale 1 an après le diagnostic.
- Sujets > 80 ans : les signes cliniques et biologiques sont souvent considérés, à tort, comme banals => diagnostic retardé => excès de mortalité dès les premiers mois après le diagnostic.
Intérêt du diagnostic précoce de la LMMC
+/- traitement
- Corriger les cytopénies
- Surveiller l’évolution en LAM
- Améliorer la qualité de vie
- Prolonger la survie
Le laboratoire OuiLab réalise les immunophénotypages monocytaires sur sang périphérique :
- 1 tube : volume minimal = 1mL
- Rajout possible sur le tube de NFS du jour
- Résultat rapide : 24h – 48h
- Examen remboursé par l’Assurance Maladie : «Recherche d’hémopathie par cytométrie en flux»